Während für mein erstes Fach Sensorik und kognitive Psychologie ein beliebiges studienbezogenes 9-wöchiges Praktikum vorgesehen ist, ist am Ende des dritten Semester Biomedizintechnik eindeutig geplant, dass zwei Wochen Praktikum im örtlichen Klinikum absolviert werden. Da der Dozent für alle unsere Medizinvorlesungen dort Oberarzt ist, ergibt das auch Sinn, sollte man meinen.
So unkompliziert wie dadurch die Vermittlung war, so wenig Informationen gab es auch. Während es bei der Ankündigung noch danach klang, als wäre es ein eher technisches Praktikum, wirkte die Einweisung eher wie für ein medizinisches Praktikum. Entsprechend ratlos tauchten wir also zu neunt früh um 8 auf der kardiologischen Intensivstation auf, wo unser Dozent uns in Empfang nahm (diesmal in Krankenhaus-Arbeitskleidung).
Der organisatorische Block verschaffte erste Klarheit: Wir würden allerlei verschiedene Stationen besuchen, in Dreiergruppen, nahezu vollständig als Zuschauer. Eine der Stationen würde die Haustechnik sein, aber insgesamt geht es wohl eher um einen allgemeinen Einblick in den Klinikalltag.
Meine Gruppe durfte die ersten beiden Tage auf der Intensivstation bleiben (der kardiologischen - auch mir war vorher nicht klar, dass es nicht "die" Intensivstation gibt). Dort bekamen wir an beiden Tagen jeweils die Möglichkeit, einem Eingriff beizuwohnen, ansonsten war allerdings nicht viel los. Intensivpatienten benötigen viel Pflege, Umlagerung, Verbände wechseln, Waschen, Medikamente und Messwerte kontrollieren... man bedenke, viele der Patienten dort schlafen aufgrund von Medikationen dauerhaft (bzw. sind sediert), viele hatten einen Herzstillstand und ja, die Prognosen sind oft schlecht und ziehen entsprechende Konsequenzen nach sich. Wir lernten, dass bei einem Herznotfall eine gut funktionierende Rettungskette (schnelles Auffinden, gute Ersthilfe, schneller Transport) wichtig ist, aber nicht immer ausreicht, und dass auch in schlecht gelaufenen Fällen gelegentlich eine gute Genesung erfolgt.
Da wir nicht zu Pflegepersonal ausgebildet werden, beschäftigten wir uns mittags mit herumstehenden idiotensicheren Geräte, klebten EKG-Elektroden an unsinnige Stellen und lösten natürlich keine Messungen aus, ohne entsprechende Vorbereitungen zu treffen. Auch die Lektüre des Handbuchs zum Beatmungsgerät war nicht nur Beschäftigungstherapie, gerade im Vergleich zu den Heimbeatmungsgeräten aus dem Schlaflabor war es doch interessant zu sehen, was die Technik hergibt.
Nun aber zu den aufregenden Themen. Bevor wir am ersten Tag das freie Patientenzimmer zerlegten, wurde bei einem Patienten eine Tracheotomie durchgeführt. Eine Tracheotomie, das wussten wir vorher, ist ein Luftröhrenschnitt, den man nutzt, um einen semi-dauerhaften Anschluss für ein Beatmungsgerät zu schaffen. Wir wissen nun auch, es ist der nächste Schritt nach einer Intubation (Beatmung durch Schlauch im Mund). Eine Beatmung direkt in die Luftröre ermöglicht eine bessere Hygiene (der Mund ist ja dann nicht mehr blockiert) und sie ist wesentlich schonender für alle an der Atmung beteiligten Elemente, z.B. werden die Stimmlippen im Kehlkopf nicht durch trockene Luft belastet. Außerdem ist der Transportweg der Luft kürzer1, was es dem Patienten erleichtert, wieder selber zu atmen.
Zu einem Eingriff gehört eine Menge Vorbereitung, das sollte auch später immer wieder Thema sein. Gefallen hat mir die recht simple Methode des sterilen Tisches, der nur mit sterilen Händen angefasst werden darf und auf dem alle sterilen Geräte und Utensilien bereit gelegt werden. Interessant zu sehen war dabei, wie gelegentlich abgewogen wurde, was ausgepackt wird (weil ausgepackt = nicht mehr steril). Am Patienten wird nicht nur desinfiziert und aufgeschnitten, sondern es werden auch allerlei Maßnahmen zur Sauberhaltung ergriffen (es könnte Blut fließen) und vor allem ist eine richtige Lagerung sehr wichtig.
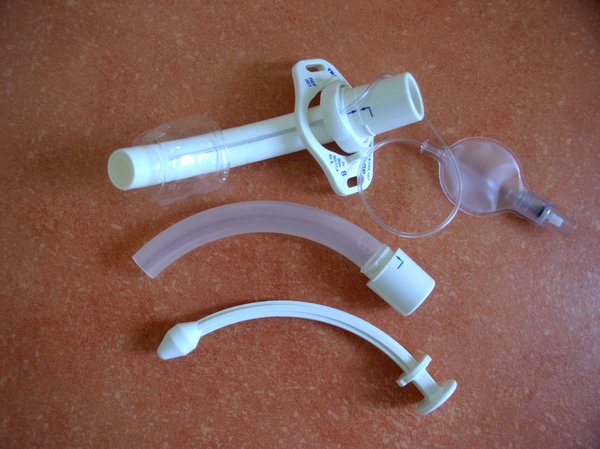
An einer Tracheotomie sind mindestens zwei Personen beteiligt, in unserem Fall auch noch ein paar helfende Hände mehr. Während die Oberärztin den Schnitt durchführte und die Atemkanüle (Bild von Klaus D. Peter, Lizenz CC-BY-SA-3.0) anbrachte, kontrollierte eine der Schwestern per Endoskop die korrekte Lage der Führungsdrähte. Das Verfahren funktioniert dann nämlich so, dass zunächst mit einer Spritze ein Draht eingeführt wird, über den dann nacheinander immer dickere Dilatatoren (spitz zulaufende Plastikröhrchen) in das Gewebe geführt werden, um es ausreichend aufzuweiten. Da passt am Ende dann durchaus ein Finger rein. Der Beatmungszugang wird dann mehr oder weniger einfach eingesteckt und innen mit einem aufblasbaren Ballon festgehalten (damit der Schlauch nicht rausrutschen kann).
Es ist leider schwer, entsprechende Bilder aufzutreiben, die man auch verwenden darf, daher verweise ich an dieser Stelle mal auf ein (unblutiges) Video auf Wikimedia Commons. Es zeigt, was man durch das Endoskop sieht. Das Video wurde nicht bei einer hier beschriebenen Tracheotomie durchgeführt, sondern bei einem Eingriff aufgrund einer Beschädigung der Trachea, es zeigt also keinen gesunden Patienten, aber man bekommt einen guten Eindruck davon, was man sieht. Wir durften selbst mal reinschauen und in unserem Fall war die Bildqualität noch wesentlich besser.
Trachea-Endoskopie nach Trachea-Ruptur (es fließt kein Blut)
Was gab es sonst noch an Eindrücken am ersten Tag?
- Viele Patienten werden beatmet, das kann mit Raumluft sein (wie ich es aus dem Schlaflabor kannte), üblicherweise ist aber ein höherer Sauerstoffanteil zugesetzt, da sonst keine ausreichende Sauerstoffsättigung im Blut erreicht wird. Vor kritischen Eingriffen sind es 100% Sauerstoff, um das Gewebe mit Sauerstoff zu fluten, damit während des Eingriffs kein kritischer Abfall auftritt. Bei gutem Verlauf werden die Patienten dann nach und nach entwöhnt: Der Sauerstoffanteil wird reduziert und der Atemvorgang selbst wird immer mehr dem Patienten überlassen, zunächst über entsprechende Einstellungen am Beatmungsgerät, dann über die Tracheakanüle (wie oben eine eingesetzt wurde) nur noch zeitweise, am Ende ist es nur noch Sauerstoffgabe über eine Nasenbrille.
- Manche Patienten müssen aufgewärmt werden, weil sie ihre Körpertemperatur nicht aufrecht erhalten können. Andere werden heruntergekühlt (auf 32°C), um Organschäden durch Infektionen nach einem Ausfall des Herz-Kreislauf-Systems zu reduzieren.
- Auf der Intensivstation blinkt und klingelt wirklich ständig irgendwas. Allerdings rennen dann nicht wie im Fernsehen wild Menschen durch die Gegend, denn erstens ist die Station von der räumlichen Ausdehnung her ziemlich klein und zweitens sind die Mitarbeiter dort doch recht entspannt.
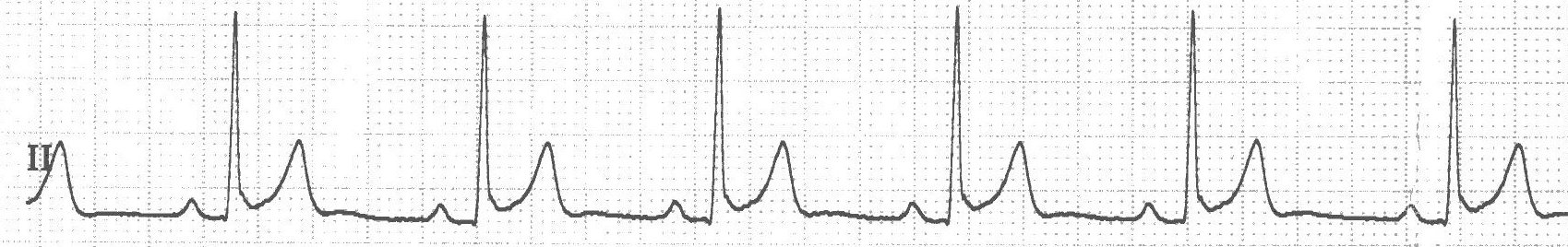
- Das EKG und die Sauerstoffsensoren in der Kardiologie sind viel toller als die im Schlaflabor. Auch wenn mir der EKG-Monitor gleich eine Herzrhythmusstörung diagnostiziert hat, weil wir die Elektroden lausig geklebt hatten.
- Krankenhauskleidung hat kein innen und außen und auch nicht so richtig vorne und hinten. Wenn man sich schnell umziehen muss, muss man auf nichts achten.
- Geringeres Totraumvolumen = Volumen, das nicht zum Sauerstoffaustausch genutzt wird ↩
--
You can receive new blog posts using a feed reader and my Atom feed. If you want to talk to me, you can do so in the Fediverse. I am on Mastodon and Pixelfed. You can also write an e-mail to blog [at] konzertheld.de.